La résistance à l’insuline est plus que la complice de nombreuses pathologies chroniques.
Personnellement j’ai toujours pensé que nous devrions davantage nous préoccuper de notre glycémie, d’une résistance à insuline et d’un prédiabète ou d’un diabète 2, que de notre cholestérol.
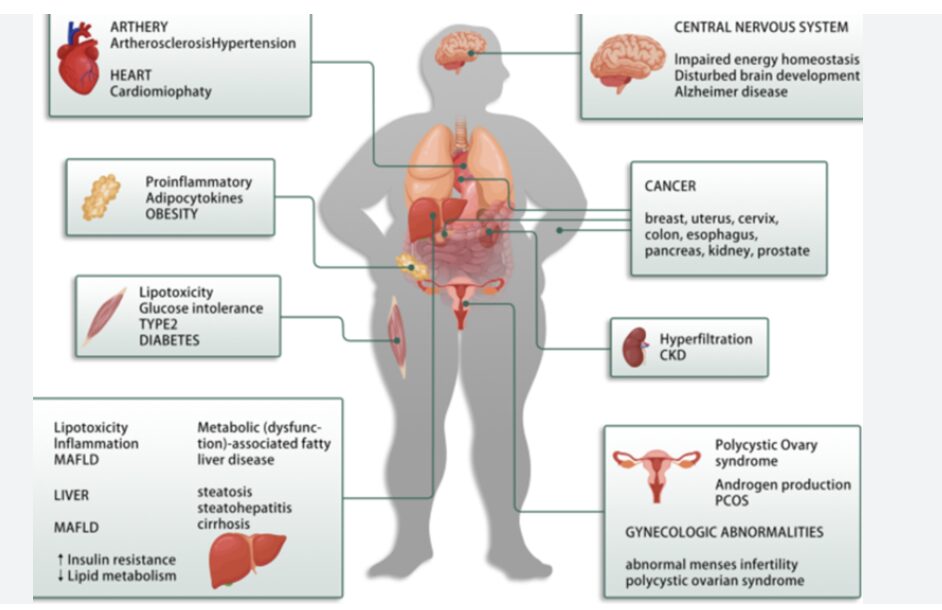
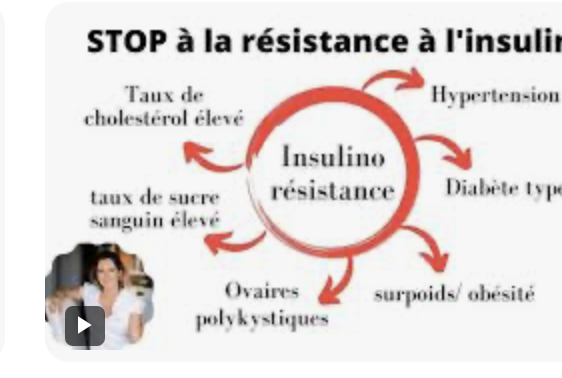
C’est pourquoi je n’ai jamais suivi les conseils de confrères cardiologues qui voulaient m’intoxiquer avec une statine… Lorsque l’insuline est perturbée, les conséquences se répercutent sur presque tous les principaux systèmes de notre corps. Les affections que les patients considèrent comme des problèmes distincts, surpoids, diabète de type 2, prise de poids au niveau de l’abdomen, maladie d’Alzheimer, stéatose hépatique, hypertension, fatigue, maladies cardiaques, AVC, insuffisance rénale, neuropathies, rétinopathie, certains cancers et même le syndrome des ovaires polykystiques peuvent avoir cette même cause sous-jacente complice: la résistance à l’insuline ou insulino-résistance.
L’insulino-résistance est un état physiopathologique où les cellules du corps deviennent moins sensibles à l’insuline. Normalement, l’insuline produite par notre pancréas agit comme une clé permettant au glucose d’entrer dans les cellules pour leur fournir de l’énergie. En cas d’insulino-résistance, les récepteurs cellulaires ignorent les signaux de l’insuline. Le glucose reste alors dans le sang au lieu de fournir de l’énergie aux cellules. Pour compenser ce défaut et maintenir une glycémie normale, le pancréas travaille plus dur et sécrète davantage d’insuline (hyperinsulinémie). Quand le pancréas finit par s’épuiser et ne peut plus compenser cette résistance à l’insuline, le taux de glucose s’élève durablement dans le sang. Cela conduit en particulier au prédiabète puis au diabète de type 2.
En Europe, le diabète affecte environ 66 millions d’adultes. Le diabète de type 2 représentent plus de 90 % des cas. Cette prévalence est en hausse. Le prédiabète, souvent silencieux, est également très fréquent, touchant des millions de personnes avant le diagnostic du type 2.
Cette résistance à l’insuline, souvent causée par une combinaison de facteurs génétiques et de modes de vie, se développe silencieusement, bien avant l’apparition de symptômes et de signes cliniques. Heureusement que notre mode de vie l’influence favorablement et que cet état pathologique est souvent réversible, avec quelques efforts, bien plus réversible que beaucoup de gens et de médecins ne le pensent.
Le rôle de l’insuline
L’insuline est une hormone métabolique vitale sécrétée par les cellules bêta du pancréas. L’insuline est la seule hormone capable de réguler la glycémie soit d’abaisser le taux de glucose dans le sang. Elle agit immédiatement après un repas pour éviter une hyperglycémie en facilitant l’entrée du glucose dans les muscles et le tissu adipeux, tout en freinant la production de glucose par le foie (néoglucogenèse, glycogénolyse). L’insuline est aussi une hormone de stockage qui transforme les nutriments en réserves: Elle favorise la formation de glycogène (réserve de glucose) dans le foie et les muscles. Elle stimule la fabrication (lipogénèse) de lipides (graisses) et bloque leur dégradation (lipolyse) dans le tissu adipeux. Elle favorise la synthèse des protéines et prévient leur destruction, ce qui est essentiel pour la masse musculaire. Par son action anabolique, l’insuline est indispensable à la croissance des tissus et à la récupération après un effort physique. Elle permet de constituer les réserves nécessaires au développement de l’organisme ainsi que pour faire face à une maladie.
Lorsque, après un repas, il y a un excès de glucides, l’insuline aide à le stocker dans le foie et les muscles pour plus tard, L’’insuline est une hormone métabolique très importante pour notre corps. Elle fait bien plus que gérer la glycémie sanguine. Elle agit dans tout l’organisme, influençant la croissance des cellules, leur utilisation de l’énergie, la production d’autres hormones et même la survie ou la mort des cellules. L’insuline influence pratiquement tous les tissus du corps.Lorsque la signalisation de l’insuline est perturbée, les conséquences se répercutent sur presque tous les principaux systèmes organiques, faisant de la résistance à l’insuline non seulement une conséquence de la maladie, mais aussi un facteur déterminant.
Physiopathologie de l’insuline et de sa résistance
La physiopathologie de l’insulino-résistance correspond à une diminution de la réponse biologique des tissus cibles (principalement les muscles, le foie et le tissu adipeux) à des concentrations normales d’insuline. Les principaux mécanismes impliqués:
- Dysfonctionnement du tissu adipeux et inflammation chronique.
- Lipolyse accrue: les adipocytes résistants libèrent un excès d’acides gras libres dans la circulation sanguine.
- Déséquilibre des adipokines.
- L’insulino-résistance cause aussi des altérations moléculaires et cellulaires musculaires, en particulier un stress mitochondrial.
Cette insulino-résistance est le mécanisme sous-jacent commun à l’obésité, au diabète de type 2, à la stéatose hépatique, aux maladies cardiovasculaires, etc. La résistance à l’insuline est liée à environ la moitié si ce n’est davantage des crises cardiaques et contribue à plusieurs cancers, notamment le cancer du sein et le cancer colorectal.
Comme l’insuline joue un rôle central dans plusieurs des systèmes de notre corps, le cerveau est particulièrement vulnérable lorsque la signalisation de l’insuline est perturbée. L’insulino-résistance du cerveau fait référence à l’incapacité des cellules cérébrales à répondre correctement à l’insuline, ce qui peut altérer nos fonctions cognitives. Les troubles métaboliques observés dans le diabète de type 2 ressemblent étroitement aux changements observés dans le cerveau des personnes atteintes de la maladie d’Alzheimer. C’est pourquoi la maladie d’Alzheimer est parfois appelée diabète de type 3. La santé reproductive est également étroitement liée à l’insuline. Des niveaux d’insuline chroniquement élevés contribuent à des cycles menstruels irréguliers et à des problèmes de fertilité, et sont largement considérés comme un facteur majeur du syndrome des ovaires polykystiques. Enfin, la résistance à l’insuline influence la façon dont notre corps stocke les graisses et réagit à l’alimentation et à l’exercice physique. En cas de résistance à l’insuline, la dégradation des graisses est altérée, davantage de graisses sont stockées dans les organes, et la perte de poids et de masse grasse devient plus difficile quels que soient les efforts déployés.
Améliorer notre sensibilité à l’insuline
Se préoccuper de la résistance à l’insuline précocement est une intervention préventive des plus importantes. La résistance à l’insuline n’est pas une fatalité et de bonnes habitudes quotidiennes de vie jouent un rôle très bénéfique.
L’exercice physique est l’un des moyens les meilleurs parce que les muscles consomment du glucose directement lors de l’effort, réduisant ainsi la charge pour le pancréas. Il est recommandé au moins 150 minutes par semaine d’exercices aérobics d’intensité modérée (marche rapide, vélo, natation). Musculation (au moins deux fois par semaine) pour augmenter la masse musculaire, ce qui crée davantage de récepteurs à l’insuline. Évitez la sédentarité, par exemple en bougeant quelques minutes toutes les heures pour réactiver votre métabolisme.
La deuxième mesure est une alimentation variée et équilibrée très riche en fibres avec l’objectif d’éviter les pics de glycémie qui forcent notre corps à produire trop d’insuline. Les fibres solubles ralentissent l’absorption des glucides. Les légumes, les légumineuses, (lentilles, pois chiches, haricots rouges), les céréales complètes, les noix, les graines, les légumes et les fruits sont d’excellentes sources de fibres. Les pois ont un indice glycémique faible. Il est conseillé d’opter une diète méditerranéenne irrégulière, riche en avocats, noix et huile d’olives non raffinée. Les experts s’accordent sur un apport quotidien élevé en fibres, souvent supérieur à celui de la population générale, soit 25 g pour les femmes et 38 g pour les hommes par jour. Lors de diabète de type 2 de nombreuses sources médicales suggèrent d’atteindre 30 à 50 g par jour pour observer un impact réel sur l’hémoglobine glyquée (HbA1c) et la glycémie à jeun. Par rapport aux calories, on recommande environ 14 g de fibres pour 1’000 calories consommées. Les fibres, particulièrement les fibres solubles (avoine, légumineuses, certains fruits), créent un gel dans l’intestin qui ralentit l’absorption des glucides, améliore la sensibilité à l’insuline et accessoirement réduit le cholestérol LDL et les triglycérides. Pour éviter les ballonnements ou gaz augmentez progressivement les fibres. Pour permettre aux fibres de bien circuler dans votre corps buvez suffisamment d’eau, 2,5 au 3 L/jour.
Associer aux glucides des protéines et des lipides sains ralentit l’absorption des glucides, réduisant ainsi le besoin d’une production excessive d’insuline. Par contre, il faut limiter drastiquement les glucides raffinés et les glucides contenus dans les boissons sucrées et les jus de fruits parce qu’ils provoquent des pics d’insuline rapides sans sensation de satiété.
Le moment est aussi un facteur. Jeûner chaque jour 16 sur 24 h est un stress quotidien bénéfique. Le petit déjeuner, surtout avec des aliments transformés et trop sucrés, est effectivement dommageable, ou il n’apporte aucun bénéfice si l’on n’a pas travaillé dur avant de le consommer, comme c’était le cas d’un paysan avant la mécanisation de l’agriculture.
Consommer des glucides à la fin du repas pourrait être utile parce que consommer des féculents après les légumes et les protéines entraîne une augmentation plus faible de la glycémie et de l’insuline. Le moment est également un facteur important. L’insuline suit un rythme quotidien naturel, augmentant le matin puis diminuant plus tard dans la journée. Le souper devrait être plus frugal que le dîner. En fait, nos profils d’insuline de l’après-midi et du soir sont assez similaires à ceux souvent observés chez les personnes atteintes de diabète de type 2.
Gérez son poids et son hygiène de vie: Perdre même que 10 % de son poids corporel peut radicalement améliorer la réponse de l’organisme à l’insuline. L’équilibre de votre microbiote influence votre métabolisme. Certains probiotiques peuvent aider à mieux gérer la glycémie. Un manque de sommeil ou un stress très grave ou chronique augmente le cortisol, une hormone qui favorise la résistance à l’insuline.
Conclusion
Vous êtes en surpoids, vous aimez manger des glucides, votre diète ne comprend pas assez de fibres, vous faites peu d’exercices, votre mémoire et vos fonctions cognitives vous causent du souci, vous aimez faire un bon déjeuner et manger plus au souper qu’au dîner, votre médecin dramatise votre cholestérol et vous a prescrit une statine… alors arrêtez vous un matin à jeun dans un laboratoire et faites-vous une glycémie après au moins 8 h de jeune. Si elle n’est pas normale soit 5,5 mmol/L ou moins, faites aussi une glycémie 2-3h après votre repas le plus copieux; elle devrait être alors normalisée.
Après avoir pratiqué les mesures ci-dessus pour améliorer votre sensibilité à l’insuline, si votre glycémie à jeun est trois fois anormale le médicament, le plus prescrit et le plus connu des médecins est la metformin.
Les valeurs normales et pathologiques de la glycémie sont les suivantes.
Normale à jeun: 5,5 mmo/L ou moins. Prédiabète à jeun: 5,6-6,9 mmol/L. Diabète à jeun: 7 mmol/L ou plus
Le souper devrait être plus frugal que le dîner.
En fait, nos profils d’insuline de l’après-midi et du soir sont assez similaires à ceuxsouvent observés chez les personnes atteintes de diabète de type 2.
Gérer son poids et son hygiène de vie: Perdre même seulement 10 % de son poids corporel peut radicalement améliorer la réponse de l’organisme à l’insuline.
L’équilibre de votre microbiote influence votre métabolisme. Certains probiotiques peuvent aider à mieux gérer la glycémie. Un manque de sommeil ou un stress très grave ou chronique augmente le cortisol, une hormone qui favorise la résistance àl’insuline.
Conclusion
Vous êtes en surpoids, vous aimez manger des glucides, votre diète ne comprend pas assez de fibres, vous faites peu d’exercices, votre mémoire et vos fonctions cognitives vous causent du souci, vous aimez faire un bon déjeuner et manger plus au souper qu’au dîner, votre médecin dramatise votre cholestérol et vous a prescrit une statine… alors arrêtez vous un matin à jeun dans un laboratoire et faites-vous une glycémie après au moins 8 h de jeûne. Si elle n’est pas normale soit 5,5 mmol/L ou moins, faites aussi une glycémie 2-3h après votre repas le plus copieux; elle devrait être alors normalisée. Après avoir pratiqué les mesures ci-dessus pour améliorer votre sensibilité à l’insuline, si votre glycémie à jeun est trois fois anormale le médicament, le plus prescrit et le plus connu des médecins est la metformin.
Les valeurs normales et pathologiques de la glycémie sont les suivantes.
Normale à jeun: 5,5 mmo/L ou moins. Prédiabète à jeun: 5,6-6,9 mmol/L. Diabète à jeun: 7 mmol/ L ou plus
Docteur Dominique Schwander
2,295 total views, 1 views today


Merci docteur. Si je comprends bien malgré leurs très longues études, nombre de médecins font trop confiance aux labos qui les incitent à voir de fausses causes aux dysfonctioonnements du corps humain histoire de placer leurs produits/dysfonctionnement ! J’ai tout compris ou bien j’ai tout faux ?
Vous avez raison. Il y a trop de médecins qui se laissent être trop influencés par le commerce, que ce soit laboratoires d’analyse, fabriquant de médicaments, fabriquant d’appareils médicaux…
Par exemple un fabriquant de médicaments a avantage à trouver, à faire de la pub et vendre un médicament prescrit chez beaucoup de gens et surtout à vie, comme une statine. ou un antihypertenseur…
Les bons médecins ont du sens critique et analysent bien leurs décisions et ne croient pas des influenceurs et surtout il savent s’abstenir de prescrire un médicament, un examen de labo, un IRM, une cure thermale, une opération chirurgicale… Ils pratiquent la via negativa pas la via positiva du domaine commercial.
Merci Docteur, je suis très étonnée de trouver un article médical sur ce site d’informations mais j’en suis ravie. Votre article m’aide à comprendre bien des choses dans mon itinéraire de santé ou plutôt de problèmes de santé. Je vais aller consulter en évoquant votre article. Merci à vous et à Résistance républicaine
Je suis récompensé si vous avez appris quelque chose d’utile. Christine m’encourage à parler médecine… et médecins. Si vous consultez un médecin au sujet de votre glycémie, il répétera les examens tels que glycémie à jeun, glycémie après une charge glucose et fera une Hémoglobine glyquée ce qui lui illustrera comment a été votre glycémie les deux-trois derniers mois. Cherchez Hb glyquée sur l’AI de Google, mais ne croyez pas leurs valeurs qui sont un peu trop basses (pour dramatiser) pour les gens qui ont dépassé l’âge mûr.