Alger a connu durant la période coloniale française de 1830 à 1962 une Ecole anatomique originale et prestigieuse.
.
Deuxième volet du triptyque consacré à la médecines et la sécurité sociale dans l’Algérie française.
Premier volet ici : https://resistancerepublicaine.com/2019/11/18/en-1955-la-france-cherchait-comment-financer-la-securite-sociale-de-sa-population-musulmane-en-algerie/
.
Voici des extraits, tirés de la revue l’Algérianiste n° 93, La médecine française en Algérie (1830-1902).
Professeur Jean-Pierre Neidhardt pneumologue en Algérie.
L’Algérie, comme le reste du Maghreb (occident), est un pays dur et contrasté. La population y est pauvre, frugale, endurante et fataliste, les traditions tenaces, les moyens limités; l‘arrivée en 1830 des armées françaises devait les confronter d’emblée à des problèmes sanitaires inattendus; plus d’hommes succomberont aux maladies qu’aux faits de guerre.
La population était frappée par le paludisme, la syphilis, la tuberculose, la variole, le typhus, la typhoïde, le choléra, la rage, le trachome. Des flambées de peste apparaissent comme dans tous les ports méditerranéens.
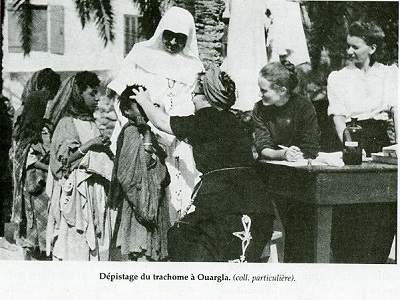
Le taux de cécité est élevé à vingt-cinq aveugles pour mille habitants contre huit en France à cette époque.
Le choléra frappera en 1853, 1859, 1883, 1893. Il n’a pas non plus épargné l’Europe au milieu du XIXe siècle. La syphilis apparaît dans ses formes ostéo-articulaires et cutanées. A. Portai pouvait décrire « une population disséquée par le tertiarisme ». La tuberculose apparaît surtout dans les formes ganglionnaires, ostéo-articulaires, cutanées; il en sera longtemps ainsi.
En somme une pathologie méditerranéenne, non spécifique mais très riche, une mortalité maternelle et infantile élevée (mais en Europe, à la même époque, la fièvre puerpérale fait les ravages soulignés par Semmelweis), à peine compensée par la natalité « physiologique ».
Le recensement de 1856 dénombre 2300000 habitants, chiffre voisin de celui que les historiens attribuent aux Indiens d’Amérique du Nord à la même époque… On sait ce qu’il en reste. Cela n’a pas empêché les Américains de nous faire de vertueuses leçons de décolonisation. [9 370 000 individus en 1955].
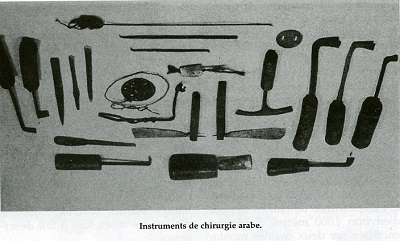
La prise d’Alger fut sans difficulté, il n’y eut pratiquement pas de dégât à la différence de ce qui adviendra au siège de Constantine. Les premiers Français décrivent un état sanitaire désastreux dans une ville étroite, aux ruelles obscures et à l’hygiène inexistante. La pratique médicale n’en est pourtant pas totalement absente. Quelques médecins attachés aux consulats européens donnent des consultations aux fonctionnaires turques et à la famille. Le peuple « maure » (une définition peu claire de l’époque) a recours à des médecins traditionnels, les tobbas, à des matrones (les quablas) pour les soins des femmes et à l’action des marabouts.
.
Les soins sont en fait d’inspiration hippocratique et l’on retrouve des fumigations, scarifications, l’utilisation des ventouses. Les pointes de feu sont très répandues. L’instrumentation comporte des rasoirs, des scalpels, des lancettes et toutes sortes d’appareils à pointe de feu; à certains égards on n’est pas loin de la trousse de Dominique Larrey qui utilisait encore largement les moxas. L’illustre baron vint d’ailleurs lui-même en inspection et rencontrera un certain Benchoua, l’un des plus réputés médecins maures d’Alger.
.
La balnéothérapie était bien développée. Le toponyme de hammam est souvent retrouvé. En fait, la grande tradition médicale judéo-arabe était bien oubliée; il n’y avait pas d’enseignement organisé. Ce n’était pas le souci d’une administration turque avide d’impôts avant tout. Un manuel, le kala-moussa, résumait l’essentiel des pratiques.
Impact de la pathologie locale sur le corps expéditionnaire
II est catastrophique. La violence tue moins que les maladies. 3 000 morts par les faits de guerre, 50 000 d’affections diverses, au premier plan desquelles le paludisme : 80 % des hospitalisés sont des « fiévreux » (la dénomination restera attachée à certains pavillons hospitaliers jusqu’en 1956), un sur quatre des impaludés succombera à la maladie avant la généralisation de la quinine à forte dose. Les « colons », comme on nommera les Européens appelés par l’administration française pour mettre le pays en valeur, rencontrent la même pathologie.
Un tiers des nouveau-nés meurt en bas âge. Le solde démographique reste négatif jusqu’en 1850. L’assèchement des marais grâce à l’introduction du platane et de l’eucalyptus aidera à la survie des colonies en zone marécageuse où la première implantation a été pratiquement éradiquée.
Les premiers hôpitaux furent militaires : onze centres en 1833, trente-trois en 1850 avec 418 médecins.
Ces établissements reçurent, outre les soldats, les civils européens et ceux des indigènes qui commençaient timidement à s’y présenter. L’un des premiers hôpitaux est installé dans les jardins du Dey au nord-ouest d’Alger. Il sera connu plus tard, sous le nom d’hôpital Maillot.
.
Ces hôpitaux sont d’emblée des constructions solides dans le plan classique et austère du Premier Empire, n’accordant rien dans leur aspect à l’exotisme. Première marque de ce désir de la France d’imprimer son image immuable sur cette terre nouvelle.

Approche des populations indigènes
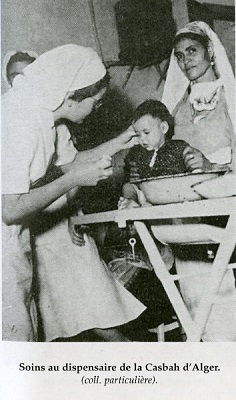
En 1850, la réserve des populations locales amène le colonel Bertherand à envisager la création « d’hôpitaux arabes ». C’est un échec. Cette tentative d’hospitalisation spécifique est reprise à partir de 1870 par des organismes catholiques sous l’égide du cardinal Lavigerie, et sous le nom d’hôpitaux indigènes ; les « Sœurs » jouissent dans l’ensemble, de la confiance de la population et assurent une certaine pénétration dans le milieu familial. En 1900, le gouverneur général Jonard a un réseau de dispensaires.
.
En fait, c’est vers les hôpitaux généraux militaires et civils que se tourne la population musulmane. 1900 apparaîtra comme une date charnière à partir de laquelle la majorité des hospitalisés sera musulmane. Il en sera désormais ainsi jusqu’à notre départ bien que j’aie pu lire en 1955 dans un grand journal de l’Est de la France que : « les hôpitaux, certes bien équipés, étaient réservés aux Blancs… en Afrique blanche! ». J’étais alors interne et je puis témoigner du contraire.
.
Les hôpitaux civils furent donc en retard sur les militaires ; un seul en 1838 appelé hôpital Caratine (déformation de Kheir ed Dine, le fameux corsaire Barberousse) ; mais en 1912, on comptait un hôpital universitaire (Alger) de 1377 lits, deux hôpitaux régionaux (Oran et Constantine) d’environ 550 lits chacun sur un total de dix-huit hôpitaux généraux pour une population encore assez faible de l’ordre de cinq millions.
Les médecins civils forment au début un corps hétéroclite de médicastres plus ou moins patentés, réfugiés, évadés, aux titres parfois curieux ou exotiques, comme le souligne le rapport Lévi de 1851. Il est alors créé des jurys médicaux d’approbation et la situation se régularise progressivement.
.
À la veille de l’insurrection nationaliste de 1954, on compte un hôpital universitaire de 2 000 lits à Alger, trois grands hôpitaux de chef-lieu (Alger, Oran et Constantine), cent douze hôpitaux polyvalents, quatorze hôpitaux spécialisés (sanatoriats, centres psychiatriques), un lit pour trois cents habitants.
Un effort considérable avait été fait en 1930 pour les cérémonies du centenaire et la modification des hôpitaux sous l’influence américaine à partir de 1942 leur avait donné une qualité qui n’existait pas partout en métropole.
.
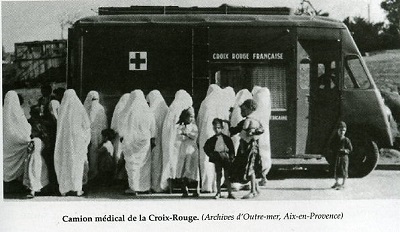
Nous avons signalé le rôle important des organisations religieuses; il ne faut pas oublier la Croix-Rouge avec ses hôpitaux cliniques, ses écoles d’infirmières, et la création sous son égide du premier centre neurologique et neurochirurgical en territoire français, l’hôpital Barbier-Hugo de Bab-el-Oued à Alger.
La pénétration dans les campagnes : elle fut inégale et plus dense dans l’Algérie verte du Nord, les populations des confins sahariens, volontiers nomades, étaient, il est vrai, plus insaisissables. Il fut créé un réseau de médecins de colonisation, fonctionnaires civils vivants dans une maison qui comportait le dispensaire, le « Dar el toubib »; leur dévouement fut souvent exemplaire.
Il y avait également un corps d’auxiliaires médicaux indigènes créé en 1854 et plus tard rebaptisés adjoints techniques de la santé. Ils étaient au contact de la population après trois ans d’études et un an de stage d’application. En 1926, le gouverneur Violette créait les « infirmières visiteuses coloniales » (on n’avait pas de complexe à cette époque). Elles furent complétées en 1934 par les infirmières visiteuses indigènes (même remarque!). Nul ne doutait du bien-fondé de la mission et partant du titre.
La lutte contre le paludisme
C’est le médecin militaire F.C. Maillot (1804-1894) qui devait généraliser et codifier l’usage de la quinine. Considéré au début comme un fébrifuge général, il aura le mérite de discerner son rôle spécifique et au contraire du célèbre Broussais, on préconisera l’usage à haute dose au moment des crises. Dès 1834 à Bône (Annaba), la mortalité des fiévreux de Maillot passe de 1 sur 4 à 1 sur 27. Cela ne signifie pas l’éradication du paludisme qui devra attendre les vigoureuses mesures des Américains à partir de 1942 pour diminuer de telle façon que je n’ai pas observé un seul cas grave durant toutes mes études algériennes; le D.D.T. nous a débarrassé à ce moment, à la fois du paludisme et du typhus. Les restrictions écologiques n’existaient guère… Alphonse Laveran (1845-1922), autre médecin militaire, séjourna à Constantine de 1878 à 1833; sa découverte de l’hématozoaire lui valut le prix Nobel en 1907.
Rôle de l’institut Pasteur d’Alger

II fut créé en 1894 par Trolard et Soulié ; Roux et Calmette, élèves de Pasteur, l’honorèrent de leur présence; à partir de 1909, il prit son plein développement sous la direction des frères Sergent.
Un superbe bâtiment adossé à une colline boisée fut le siège d’une œuvre important : mise au point du vaccin anti-typhoïdique (Hyacinthe Vincent), étude du mécanisme de la transmission de la fièvre récurrente et de leischmaniose/ biologie de rickettsie chez le pou de corps, sans compter les travaux concernant l’agronomie et l’élevage, tradition pasteurienne oblige.
L’enseignement
La magnifique université d’Alger, vaste palais de style florentin qui domine les jardins du centre-ville, pouvait faire oublier les débuts modestes et hésitants de l’enseignement médical en Algérie. L’idée initiale en fut lyonnaise : alors que Lyon n’avait pas encore de faculté, quelques médecins du cru, immédiatement après la conquête, étaient frappés par la beauté du site d’Alger dont « les collines rappellent les Monts d’Or » (sic). Ils proposaient d’y établir une métastase de leur école de médecine… En fait, les militaires créèrent dès 1831 une première école de médecine sous l’égide de Baudens (1804-1857) le Larrey de l’armée d’Afrique. Les programmes en étaient forts complets pour l’époque, pourtant le maréchal Valée, celui qui aurait créé le nom même d’Algérie, trouva cet établissement coûteux et inutile, il mit fin à son existence en 1836.


À partir de 1855, sous l’influence du colonel Bertherand, fut créée la seconde école de médecine et de chirurgie d’Alger. Elle devait rester longtemps militaire, mais peu à peu, civils d’origine et militaires retirés du service actif allaient en fournir les cadres, tandis que les étudiants indigènes commençaient à la fréquenter, juifs surtout mais aussi, plus timidement, musulmans. CH. Sédillot (1869) devait y développer la chirurgie. Rappelons qu’il avait exercé à Strasbourg et que c’est en l’honneur d’un autre Strasbourgeois d’adoption, Louis Pasteur, qu’il avait créé le mot microbe.
La faculté mixte de médecine et de pharmacie d’Alger était créée en 1909 (voir article précédent), sous la direction d’un chirurgien lyonnais, le doyen Curtillet (1863-1933); son développement fut rapide, marqué, en particulier en chirurgie, par la sévère figure d’Eugène Vincent, le véritable père de l’école chirurgicale d’Alger. En 1959, elle comptait trente-cinq chaires.
.
Parmi ces réalisations, on peut citer en particulier la généralisation des anesthésies en circuit fermé à une époque où la métropole utilisait encore le masque Nombrédane.
L’invention de la voie d’injection sous-clavière (Aubaniac), le remarquable développement de la chirurgie thoracique lié à la généralisation de l’anesthésie par intubation (Costantini, Liaras et son élève Houel), le Scialytique était inventé par Vérain, professeur de physique, et installé à la clinique chirurgicale universitaire, un monstre de près de trois cents lits!
On ne craignait pas les grands services à cette époque.
.
Peu de gens savent que, outre son origine exotique, le Scialytique est une marque protégée comme le Frigidaire. Y a-t-il une meilleure reconnaissance que le passage dans le vocabulaire courant? E. Benhamou devait développer la transfusion sanguine, monter l’un des premiers centres de dessiccation du plasma et fournir les armées alliées en 1942-1944. La présence même des Américains allait ouvrir cette faculté, avant celle d’Europe, aux nouvelles tendances de la chirurgie.
.
Le centre de cette activité clinique était le grand hôpital de Mustapha, structure pavillonnaire qui ressemblait beaucoup à l’hôpital Edouard-Herriot de Lyon; une couronne d’autres hôpitaux universitaires entourait Alger : hôpital neurologique, hôpital des maladies infectieuses (El Kettar), hôpital pneumologique (Bir Traria); au moment de la guerre d’Algérie, deux nouvelles facultés de médecine étaient créées, en 1958, à Oran et à Constantine.
En périphérie, les hôpitaux de création récente dans les villes de moyenne importance étaient pour la plupart de conception moderne, spacieux et propres comme le montrent les clichés des hôpitaux de Bel-Abbés, Tizi-Ouzou, Miliana, Aumal et tant d’autres. Ils ne répondaient pas à tous les besoins qui étaient immenses.
La guerre d’Algérie, par la création d’un quadrillage sanitaire serré (médecins de S.A.S.), la généralisation de l’hélicoptère, l’abondance d’un matériel que la métropole ne comptait pas, alors qu’elle se le refusait parfois chez elle, devaient augmenter encore l’attractivité et la fréquentation de ces hôpitaux.
Ils étaient souvent par leur corps médical, un lien persistant entre les communautés, ce qu’il fallait évidemment détruire.
.
Nombre de confrères y perdirent la vie, une campagne infâme de calomnies visait à détourner les musulmans. Elle eut un écho jusque dans la presse américaine et bien entendu, dans celle de la métropole, si prompte à vilipender l’action même de la France. Elle déshonore plus ceux qui y ont cru que ceux qui l’ont déclenchée; pour ceux-là, c’était de bonne guerre. 1962 vit la capitulation sans véritables conditions d’une armée victorieuse sur le terrain; en juillet 1962, les médecins français d’Algérie étaient « étrangers sur la terre », diplômes et nationalité parfois même mis en cause. Huit ans plus tard, cent vingt professeurs issus de l’école d’Alger siégeaient dans les différentes facultés françaises.
.
Conclusion
L’œuvre française fut considérable, et je crois qu’aucune puissance coloniale n’en a assuré de semblable. Certes ce ne fut pas non plus une idylle : la conquête fut une terrible guerre où les armées françaises connurent revers et défaites.
Les révoltes consécutives et les répressions furent cruelles; celle de 1871 a peut-être marqué un point de non retour, mettant fin aux idées plus raisonnables de Napoléon III. La départementalisation ne fut pas l’intégration, mais celle-ci n’était-elle pas, de toute façon, une chimère, celle de la fusion de deux peuples trop différents? Je pense leur divergence croissante inéluctable.
Que reste-t-il, que restera-t-il des 132 ans de services et de dévouement? Rien probablement. « Vous ne laisserez pas plus de trace que l’aile de l’oiseau qui effleure la mer » (Emir Abdelkader).
Pr. J. P. Neidhardt
(Extrait de la revue l’Algérianiste n° 93)
1962, le gâchis. Le professeur Jean-Pierre Neidhardt se retrouve à Lyon.
La fin de la Faculté de Médecine Française d’Alger en 1962 La signature des accords d’Evian, le 18 mars 1962, est suivie d’un exode massif des Français d’Algérie.
Tous les professeurs français de la Faculté de Médecine quittent Alger pour revenir en France, où ils sont réintégrés par le ministère de l’Education Nationale, et répartis, en surnombre, non sans grincements de dents, dans diverses facultés de médecine métropolitaines. Pour les anatomistes d’Algérie, en particulier, René-Marcel de Ribet est nommé à Montpellier, Jean-Henri Alexandre à Paris, Norbert Aprosio à Strasbourg, Marcel Guntz à Angers, et Jean-Pierre Neidhardt à Lyon ; les villes d’Amiens, Bordeaux, Marseille, Nice, Reims, et Toulouse accueillent des chirurgiens hospitalo-universitaires issus de l’Ecole anatomique d’Alger.
.
Un encart dans le fascicule ronéotypé, et non plus imprimé, des Travaux du Laboratoire d’Anatomie de la Faculté de Médecine d’Alger de 1962 mentionne :
1962 – Dernier fascicule.
Cette revue, annuelle, de notre activité scientifique avait été créée, en 1924, par un Maître vénéré de nous tous, le Professeur Leblanc. C’est avec une profonde émotion, une tristesse poignante, que nous évoquons aujourd’hui tous ceux, vivants ou disparus, qui ont travaillé dans ce Laboratoire et publié, tous les ans, dans nos « Travaux », le résultat de leurs recherches. A l’heure où cette publication régulière prend fin, que l’on excuse notre mélancolie et que l’on comprenne le déchirement d’un adieu à de vieilles traditions, celles d’une maison qu’un grand anatomiste français, Trolard, avait si fortement marquée de son empreinte. Le Laboratoire d’Anatomie.
https://www.biusante.parisdescartes.fr/sfhm/hsm/HSMx2005x039x004/HSMx2005x039x004x0385.pdf
955 total views, 2 views today


Mais depuis 1962, les algériens ont pris en main leur service de santé
https://oumma.com/algerie-un-reportage-sur-une-maternite-choque-les-algeriens-video/
Parce que allah est le plus grand et peut-être le plus crade…
faut-il être un micronimus ignare pour décrire cet apport de civilisation comme un crime contre l’humanité, ??
je pense , au contraire qu’on a vraiment été trop humain,
les Américains n’ont pas laissé beaucoup d’autochtones en vie , et eux , au lieu de soigner, ont préféré apporter des maladies qui ont décimé la majeure partie de la population, complétant les massacres guerriers , ce qui leur a permis d’occuper l’espace comme ils l’entendaient,
nous, par contre, nous avons produit et élevé en grosse quantité les populations qui allaient nous remplacer
En fait, c’est ça le crime contre l’humanité : leur avoir permis de se reproduire plus vite que la maladie.
Même pas un merci pour tout ce que la France a fait pour eux en Algérie.
Ils ont dû aimer quand même puisqu’ils insistent pour continuer à en profiter.
Quand je vois ces bâtiments magnifiques, j’avais vu aussi une carte postale d’Alger on aurait dit Paris…. Que la France a investi dans ce pays, idem en Indochine (dispensaires, etc… et rien n’a bougé depuis l’indépendance non plus)…et ailleurs dans les colonies françaises…
Mais il parait que la France aurait commis « un crime contre l’Humanité »… (Macron)….
Personne ne détrônera le roi des cons disait la chanson !
Espérons que SI !
Tout cela n’aurait jamais dû être construit,car nous n’aurions jamais dû aller dans ce pays,où il n’y avait que des cailloux et du sable. Par ailleurs,c’est nous,qui leur avons permis de proliférer et de se soigner,pour qu’aujourd’hui,ils viennent nous envahir,et nous détruire. Nous nous sommes contaminé nous même,du virus musulman,en allant les aider;un peu comme si nous avions fait l’amour avec un pays qui portait le sida.
Ils « savent où bien se faire soigner » : oh que oui ! Mais patience, Antiislam, on y vient dans le texte 3, ça va saigner ! Suis un peu long (comme d’hab) avec cet hommage mais il fallait évoquer le passé, par contraste avec le présent.
Belle description de ce que fut la médecine française en Algérie jusqu’à 1962, mais je voudrais rappeler tout de même que les postes militaires implantés pour le quadrillage du terrain comportaient des AMG (Assistance médicale gratuites) servies par un infirmier militaire et qui voyaient des défilés continus de gens du djebel pour des maladies bénignes sauf lorsque le FLN interdisait aux montagnards de se faire soigner, ce qui etait un signe de présence évident de la rébellion.
Bonjour,
Merci de nous donner ce texte à lire.
S’ils dégueulent, en permanence, sur l’oeuvre de la France en Algérie, les dirigeants FLN, Boutef en France, savent où bien se faire soigner : chez nous, dans la France des infâmes colons …
et en oubliant de payer la note . La ministre de la santé sous Hollande avait dû s’expliquer à l’AN sur les notes laissées par Boutef ..elle disait notamment que petit à petit elle arrivait au remboursement , 30% de sommes colossales